INFERTILITÉ MASCULINE
Infertilité Masculine
INFERTILITÉ MASCULINE
Infertilité Masculine

L'infertilité de cause masculine se réfère aux cas où l'échec de concevoir est due à un problème lié à l'homme, tels que les anomalies du sperme ou la dysfonction sexuelle.
L'infertilité n'est pas exclusivement un problème féminin. Les problèmes de fertilité masculine contribuent pour environ 30% des cas d'infertilité du couple.
Des études suggèrent que, environ la moitié de tous les cas d'infertilité du couple impliquent un élément d'infertilité masculine est une cause contributive, avec un facteur féminin, dans 20-30 pour cent des cas.
L'infertilité masculine peut avoir de nombreuses causes. Chez IRIFIV, nous travaillons en étroite collaboration avec l'urologue pour diagnostiquer et traiter tout problème médical pouvant affecter la fertilité de l'homme.
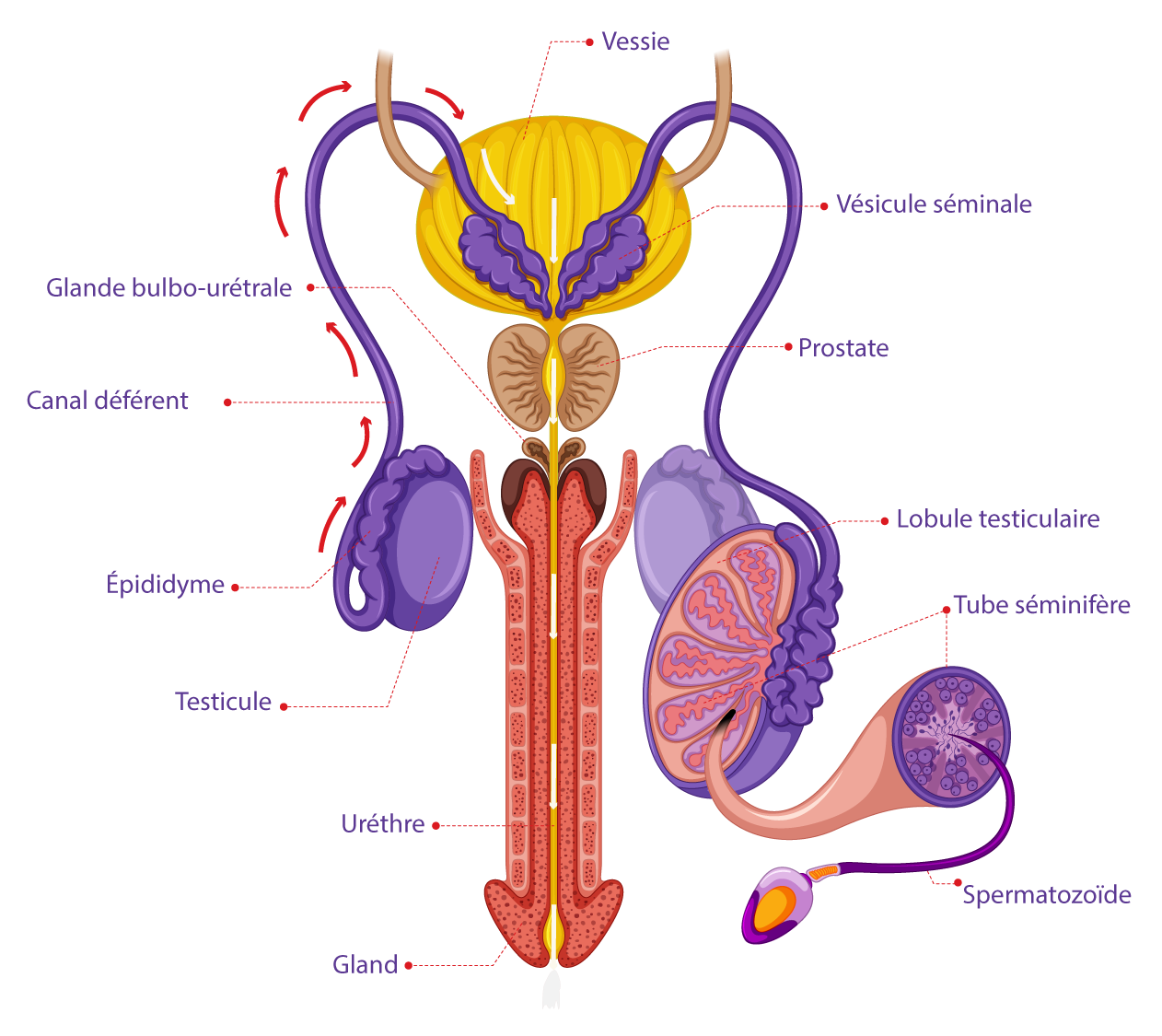
Les hommes produisent les spermatozoïdes dans leurs testicules, et ils sont stockés et transporté dans un système contrôlé par les hormones. Pendant l'éjaculation, les spermatozoïdes se mélangent avec le fluide séminal pour former le sperme, qui quitte le corps à travers le pénis. Si le sperme contient suffisamment de spermatozoïdes de qualité adéquate, il peut alors fertiliser l'ovule femelle qui peut être présent dans les trompes de Fallope de la femme, entraînant une grossesse.
Les conditions doivent être optimales, y compris les niveaux d'hormones, les gènes et les conditions environnementales, pour qu'un homme féconde une femme. Lorsque quelque chose va mal avec l'une des fonctions du système reproducteur masculin, l'infertilité masculine est confirmée.
Appareil reproducteur masculin & cheminement des spermatozoïdes
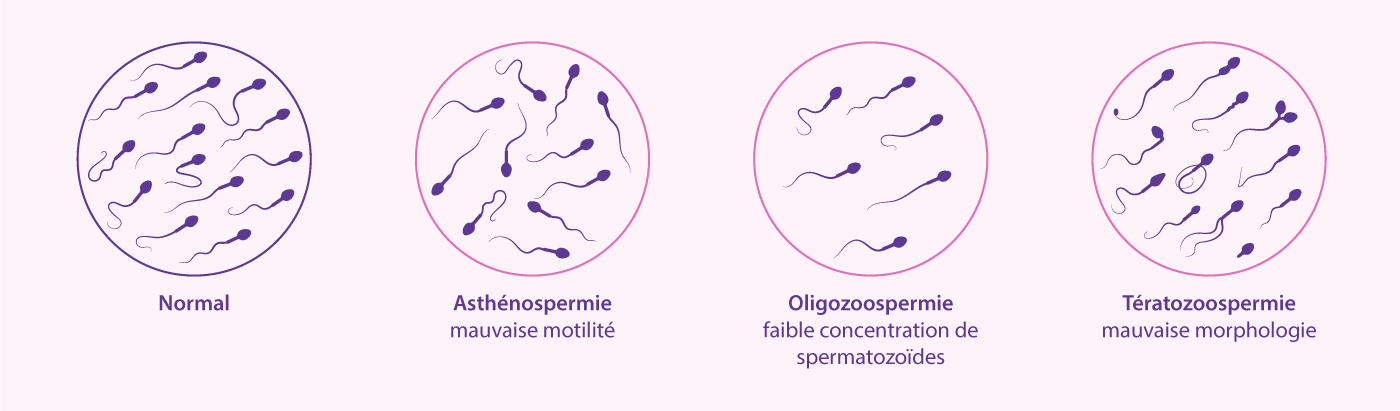
Ces anomalies peuvent concerner:
- le nombre des spermatozoïdes (oligozoospermie)
- mouvement ou motilité des spermatozoïdes (asthéno-zoospermie)
- apparence ou morphologie des spermatozoïdes (tératozoospermie)
Si l'une de ces conditions est présente le défaut set appelé simple, si deux sont présents le défaut est appelé double et si tous les trois sont présents le défaut est appelé triple (oligoasthenoteratozoospermie OAT).
Pour apprécier le degré de l'infertilité masculine (légère, modérée ou severe), une analyse de sperme doit être effectuée. Il peut être difficile de faire un diagnostic car la production de sperme est très variable sur une période de temps.
Valeurs normales des variables du sperme selon l'Organisation mondiale de la santé (OMS/2010) :
| Variables (WHO) | Valeurs Normales (OMS) |
|---|---|
| Volume | 2,0 ml ou plus |
| pH | 7,2 à 8,0 |
| Concentration des spermatozoïdes | 15 millions /ml ou plus |
| Nombre total de spermatozoïdes | 40 millions par éjaculat ou plus |
| Motilité | 50% ou plus à progression vers l'avant (catégories a et b) ou 25% ou plus à progression rapide (catégorie a) dans les 60 minutes après éjaculation |
| Morphologie | 4 % ou plus à formes normales |
| Vitalité | 75 % ou plus vivants |
Il est important d'analyser le sperme au moins deux fois et l'examen montre une anomalie, il doit être refait plus de deux fois. Il est important d'avoir au moins une analyse de sperme effectuée par un laboratoire spécialisé dans l'infertilité, un laboratoire de FIV en l'ocurrnce comme IRIFIV Center.
2. à‚ge masculin :
La fécondité des mâles diminue avec l'âge. Si la femelle a 35 ans ou plus et que le partenaire masculin a plus de 5 ans de plus que sa partenaire féminine, le couple est en moyenne 30 % moins susceptible de concevoir une grossesse que des couples moins âgés. Si c'est le cas, il est important de faire appel à une assistance médicale à la procreation assez rapidement.
3. Troubles testiculaires :
La production de sperme peut être réduite quand un homme a:
- Antécédents de mauvaise descente d'un ou des deux testicules
- eu une lésion testiculaire ou varices
- traitement antérieur du cancer du testicule, y compris la chimiothérapie
- antécédents familiaux d'infertilité masculine, mais aucune anomalie génétique identifiable
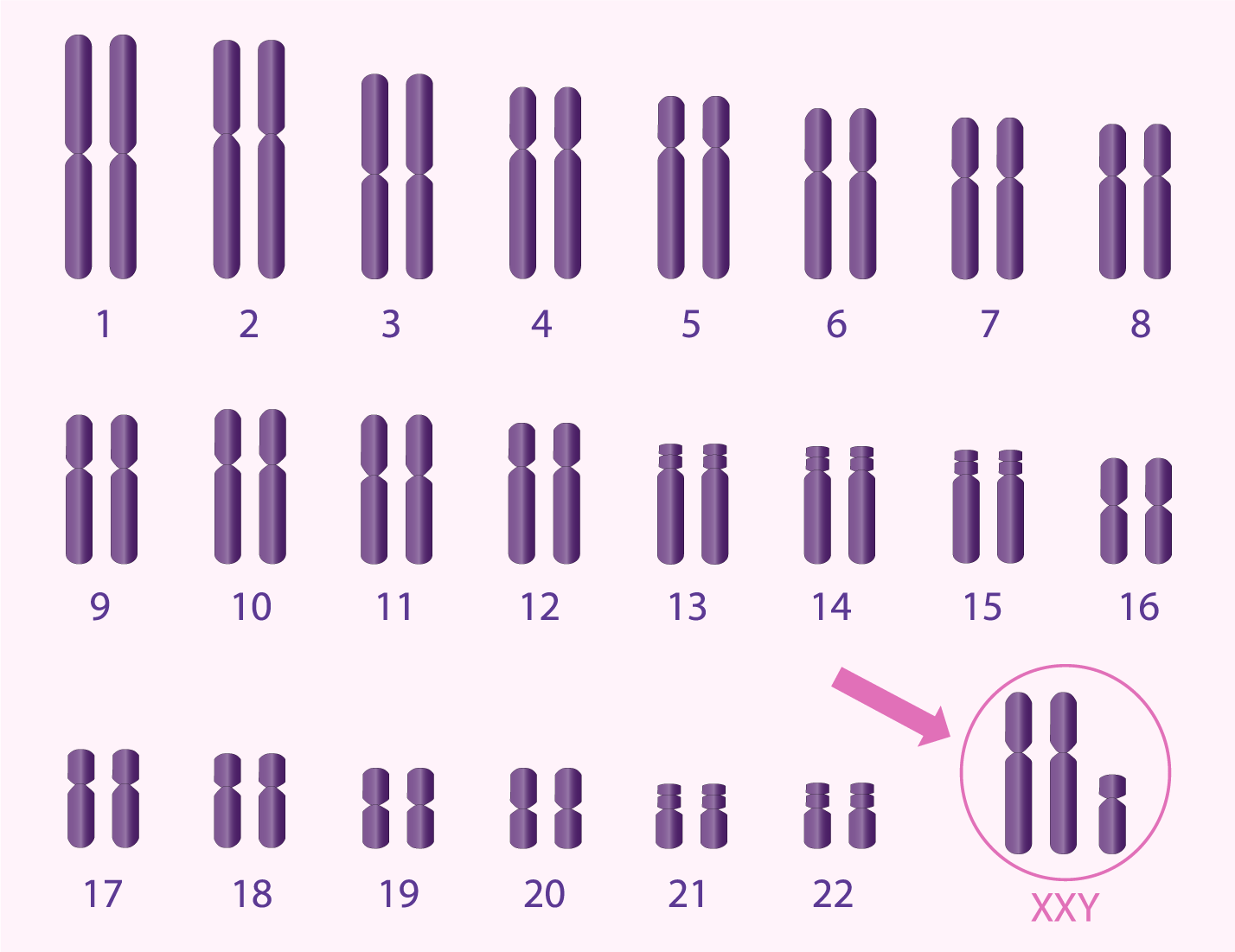
- anomalies génétiques, nombre anormal ou mauvaise disposition des chromosomes.
La raison génétique la plus courante de l'infertilité masculine est le syndrome de Klinefelter et les translocations équilibrées. Parfois les hommes ont des anomalies génétiques d'une partie du chromosome Y ou portent un gène pour une variante de la mucoviscidose.
Parfois, la production testiculaire de sperme peut être pauvre et inexpliquée. Il n'y a pas eu suffisamment de recherche sur les causes de l'infertilité des facteurs masculins et de nombreuses questions sur la cause de l'infertilité masculine restent sans réponse.
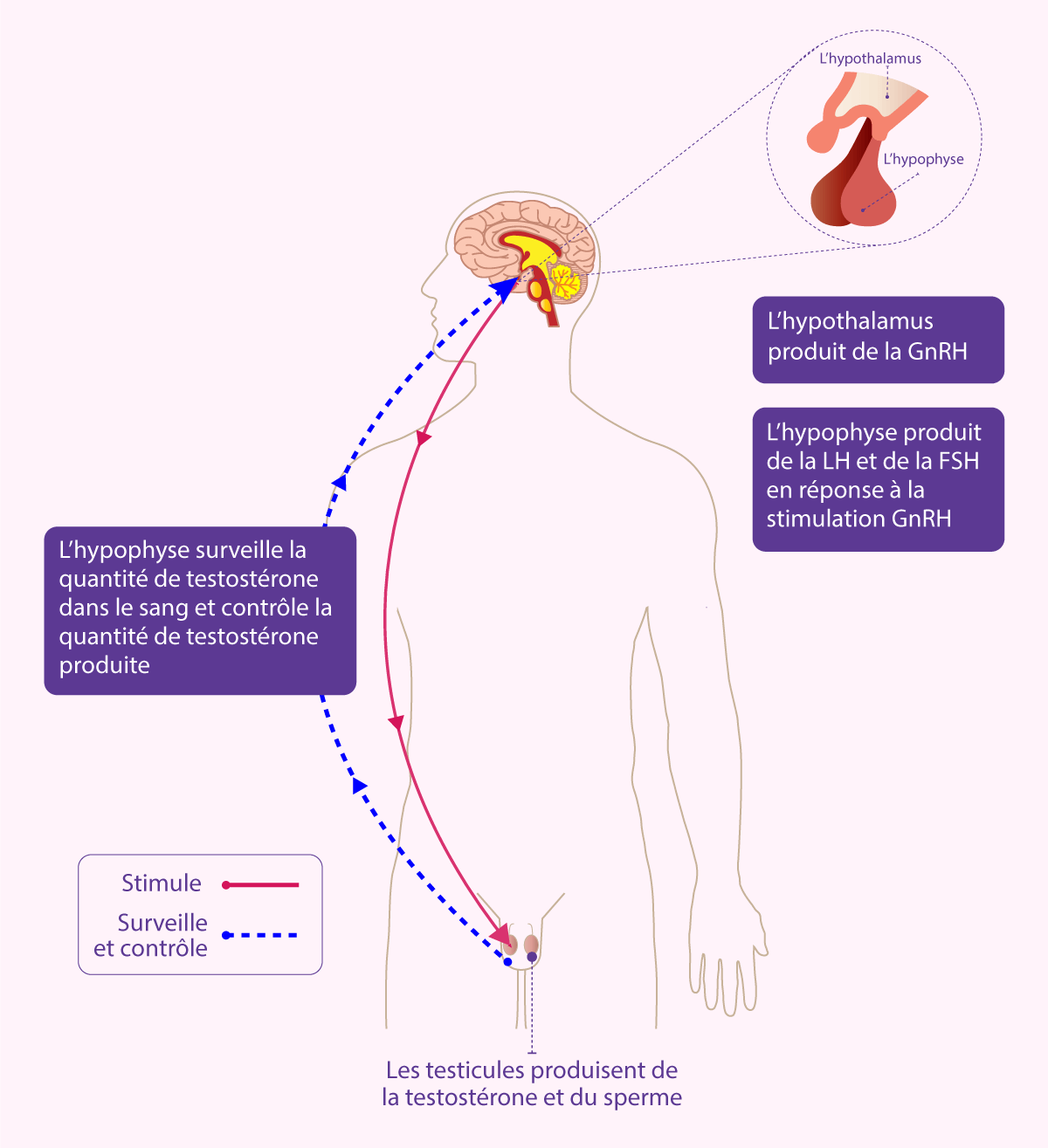
4.Troubles de l'hypophyse :
L'hypophyse, qui est une glande de la taille d'un pois à la base du cerveau, libère deux hormones qui contrôlent le sperme et la production d'hormones sexuelles. Ces deux hormones sont appelées hormone lutéinisante (LH) et folliculo-stimulante (FSH). La production de ces hormones peut être faible et les testicules ne reçoivent pas les bons signaux pour produire des hormones sexuelles et faire du sperme. Ces hormones peuvent être administrées par injections qui aident à la production de sperme dans les testicules. Après plusieurs mois d'injections, un homme peut alors être en mesure de concevoir un enfant par des rapports sexuels s'il n'y a pas de problèmes médicaux autres de son partenaire qui réduisent leur fertilité.
Rarement, l'hypophyse produit une quantité excessive de prolactine et cela arrête la production de sperme. En prenant un traitement adapté, la quantité de prolactine est réduite, ce qui permet la production de sperme.
Il est important que tous les hommes ayant un faible nombre de spermatozoïdes aient leur dosage de prolactine vérifié.
5. Les médicaments :
La cause médicamenteuse la plus fréquente de réduction du nombre de spermatozoïdes est l'administration de testostérone. La testostérone ou d'autres stéroïdes anabolisants sont parfois donnés si un homme se plaint de fatigue ou de performance sexuelle réduite. Parfois, ils sont pris de façon inappropriée pour augmenter la performance de l'exercice ou le développement musculaire. La testostérone réduit le nombre de spermatozoïdes et réduit la taille des testicules. Et il est parfois necessaire d'attendre plusieurs mois pour que les testicules reprennent leur fonction normale, a l'arrêt de traitement par testostérone.
Parfois, les hommes avec une maladie de l'hypophyse ou une maladie testiculaire et qui ont une déficience hormonale sont traités par testostérone et qui est appropriée pour leur bien-être et la santé des os, mais ces hommes doivent savoir que leur production de sperme sera encore réduite pendant qu'ils prennent de la testostérone.
D'autres thérapeutiques peuvent influencer la production de sperme: la marihuana, sulfasalazine (donné pour la maladie inflammatoire de l'intestin), médicaments anti-androgènes pour réduire la perte de cheveux, tels que le finastéride et aussi la chimiothérapie.
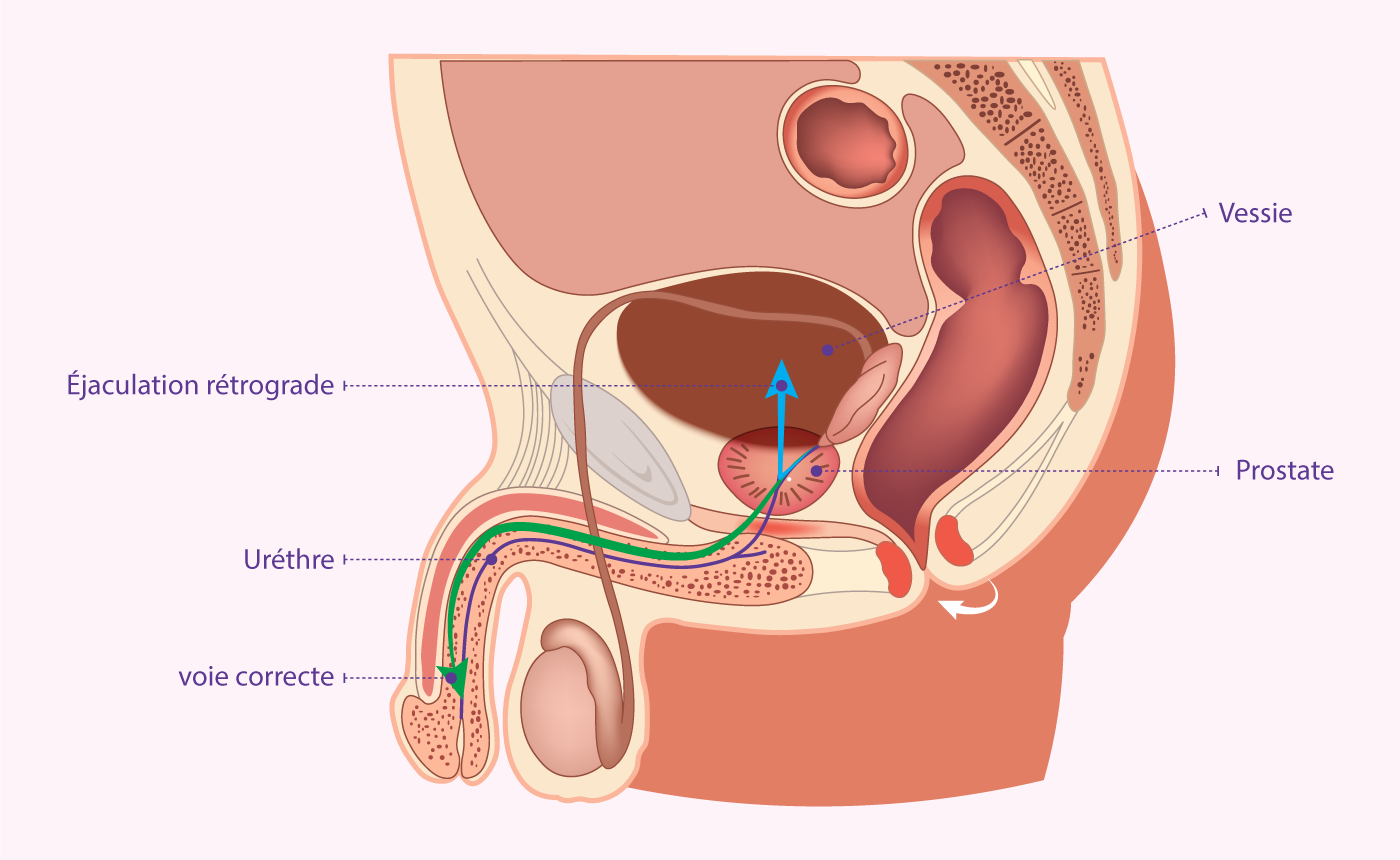
6. Les défauts de l'éjaculation et l'éjaculation rétrograde :
Les défauts de l'éjaculation sont rares. Cependant, les hommes avec une blessure à la colonne vertébrale ou du diabète ont généralement des difficultés à¡ éjaculer.
Parfois, le sperme peut être libéré dans la vessie pendant l'éjaculation. Cette condition est appelée éjaculation rétrograde. Les spermatozoïdes peuvent être prélevés dans l'urine sous certaines conditions appropriées (alcalinisants urinaires) et utilisés pour fertiliser les ovocytes prélevés chez la partenaire féminine.
7. Obstruction à l'écoulement du sperme :
L'obstruction à l'écoulement du sperme est traitable.
La cause la plus fréquente d'obstruction est quand un homme a eu une vasectomie. Ceci est traité par l'inversion de la vasectomie ou le prélèvement du sperme du testicule. Les anticorps du sperme peuvent constituer un problème et la FIV et l'ICSI sont souvent nécessaires.
Une autre cause d'obstruction est d'avoir deux gènes pour une variante de la mucoviscidose. Ceci est appelé absence congénitale du canal déférent. Le sperme est généralement disponible dans les testicules de taille normale et peut être récupéré chirurgicalement. La partenaire féminine devrait être testée pour vérifier si elle porte un gène de la mucoviscidose, car 1 personne sur 22 porte le gène et il y a un risque sur 4 qu'un bébé naisse avec la mucoviscidose si les deux parents sont porteurs du gène. Des tests génétiques préimplantatoires peuvent être proposés dans de tels cas.
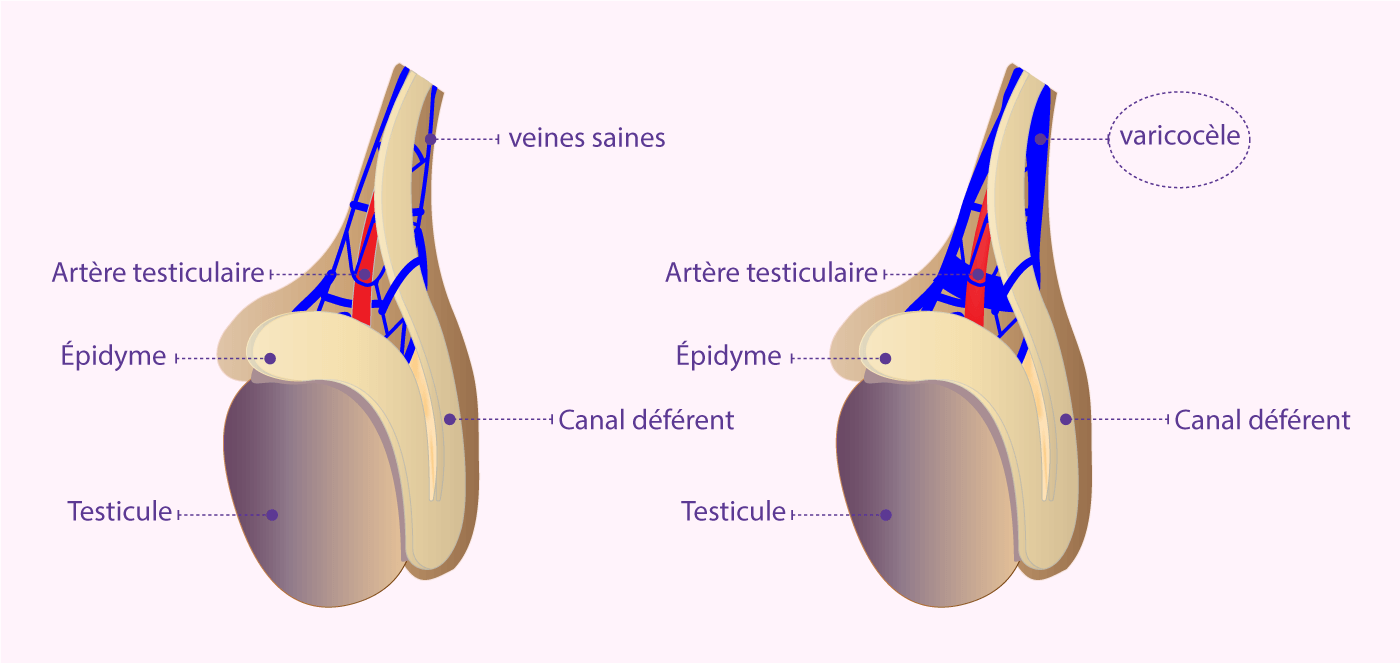
8. Les varicocèles :
Une varicocèle se produit lorsqu'une veine du scrotum (le sac où se trouvent les testicules) se dilate. Cet aspect commun est très semblable à une veine variqueuse dans la jambe. Une varicocèle peut entraîner l'infertilité masculine parce qu'elle peut augmenter la température autour du testicule de un à deux degrés et peut potentiellement diminuer la qualité du sperme et sa production. Les mâles atteints de varicocèles ont souvent un pourcentage plus élevé de spermatozoïdes en forme de tête effilée.
Les varicocèles, qui sont habituellement indolores, sont causées par la presence de valvules trop souples dans les veines aboutissant à un reflux de sang dans le scrotum. Certains hommes atteints de varicocèles auront des douleurs intermittentes de leurs testicules, surtout lors d'une activité intense ou en restant debout pendant une longue période de temps.
La chirurgie est la principale méthode de traitement et aide environ 60 pour cent des hommes atteints d'une varicocèle. Une analyse de sperme est réalisée quelques mois après la chirurgie de réparation de varicocèle pour évaluer la qualité des spermatozoïdes nouvellement générés.
9. Facteurs liés au mode de vie :
Certains facteurs de style de vie peuvent participer à la production anormale de spermatozoïdes. Parmis ces facteurs, on citera notamment:
- Le tabagisme qui devrait être arrêté car il réduit de moitié le succès des cycles de FIV
- Les hommes obèses ont un nombre réduit de spermatozoïdes, un mauvais développement embryonnaire et un taux de fausse couches accru, il est donc important d'avoir un poids normal.
- La marihuana et la consommation excessive d'alcool (plus de 14 consommations standard par semaine) devraient être arrêtées.
- Conditions de travail.
Certains traitements sont proposés dans ces conditions:
- suppléments de zinc
- acide folique et multivitamines
- alimentation biologique.
L'éjaculation régulière, au moins deux à trois fois par semaine, est censée réduire la production de spermatozoïdes « âgés » ou endommagés et est donc recommandée pour les hommes qui tentent de concevoir une grossesse.
La première étape dans l'évaluation de l'infertilité masculine repose sur l'anamnese approfondie (antecedents notamment urologiques et de reproductions). Ensuite, subir un examen physique approfondi pour évaluer les organes pelviens (le pénis, les testicules, la prostate et le scrotum). Cependant, la pierre angulaire de l'infertilité masculine est l'analyse du sperme (pour évaluer la quantité et la qualité des spermatozoïdes).
En outre, d'autres tests spécifiques pour le diagnostic de l'infertilité masculine peuvent être demandés:
- Fragmentation de l'ADN (les dommages de l'ADN des spermatozoïdes, soit pendant la création ou la maturation. Ces dommages d'ADN de sperme sont également associés aux fausses couches spontanées).
- Échantillon d'urine post-éjaculatoire (une analyse d'urine post-éjaculatoire devrait être effectuée dans les cas où le volume d'éjaculation est inferieur a 1,0 ml, pour exclure l'éjaculation rétrograde. Il est par ailleurs important d'exclure une collecte incorrecte ou incomplète ou un intervalle d'abstinence trop court).
- Analyses sanguines pour évaluer les taux d'hormones (testostérone (T), folliculo-stimulante (FSH), luténizing hormone (LH), prolactine (PRL), l'hormone thyroïdo-stimulante (TSH) notamment).
- Test MAR (le test de réaction antiglobulinique mixte est utilisé pour diagnostiquer l'infertilité immunologique)
- Tests génétiques pour identifier les anomalies chromosomiques (microdélétions chromosomiques Y), les maladies génétiques (syndrome de Klinefelter) ou un certain nombre d'autres mutations génétiques possibles).
- Échographie scrotale (pour identifier la plupart des pathologies scrotales : varicocle, spermatocèle, absence de vases, induration épididyymale et masses testiculaires).
Une fois qu'une cause sous-jacente de problèmes de fertilité a été diagnostiquée — que la cause soit un facteur féminin, un facteur masculin ou combiné —, la prochaine étape consiste à planifier un traitement.
L'ensemble des tests et traitements sont effectués sur place dans notre laboratoire, ce qui accélère le diagnostic et le traitement dans la plupart des cas. Prenez contact avec notre coordinatrice dès aujourd'hui pour fixer votre rendez-vous.
Le traitement de l'infertilité masculine dépend de la cause de la maladie. Dans certains cas, votre médecin à IRIFIV Center peut d'abord recommander des changements de mode de vie pour améliorer votre nombre de spermatozoïdes ou la qualité. Il peut également recommander un traitement spécifique pour traiter les problèmes de santé sous-jacents qui causent votre infertilité.
Il existe de nombreuses options de traitement disponibles pour l'infertilité masculine:
1. Traitement médical :
- Antibiotiques pour traiter les infections des voies urogénitales
- Hormones dans les cas où le testicule ne reçoit pas assez de stimulation des hormones hypophysaires
2. Correction chirurgicale et solutions proposées par la procréation médicalement assistée:
- Chirurgie pour corriger l'azoospermie obstructive. Dans ce cas, les testicules produisent du sperme, mais ils ne sont pas trouvés dans l'éjaculat en raison d'une obstruction quelque part le long du chemin. La procédure chirurgicale identifie l'obstruction, puis la retire et reconnecte les segments.
- Une intervention chirurgicale peut être tentée afin de couper la zone obstruée et de rétablir la continuité entre les deux segments.
- Injection intracytoplasmique de spermatozoïdes (ICSI) : Ce traitement est préconisé dans les cas d'infertilité masculine sévère lorsque le mouvement anormal des spermatozoïdes et leur faible nombre rendent impossible une fécondation naturelle. À l'aide d'un échantillon du sperme du conjoint, l'embryologist injecte un seul sperme capturé à l'aide d'une aiguille de verre de diamètre microscopique dans chacun des ovocytes de son partenaire.
- Aspiration percutanée de spermatozoïdes épididymaires (PESA) : cette opération est effectuée en cas d'obstruction du canal déférent. La procédure consiste le plus souvent à passer une petite aiguille directement dans l'épididyme, il est parfois nécessaire de faire une petite incision dans l'épididyme. Le sperme est ensuite récupéré et les plus sains sont utilisés pour la microinjection FIV.
- Extraction de spermatozoïdes testiculaires (TESE) : cette technique est utilisée dans les cas où il y a une absence complète de sperme dans l'éjaculat ou l'épididyme et les testicules produisent encore du sperme.
- Insémination intrautérine avec le sperme du conjoint (IAC ou IIU).
- Fécondation in vitro avec le sperme du conjoint (FIV).
- Fécondation in vitro par injection intracytoplasmique de spermatozoïdes (ICSI).
Les hommes avec un nombre de spermatozoïdes réduit sont à risque accru de cancer des testicules et devraient faire examiner leurs testicules régulièrement. Si une bosse est trouvée, ils doivent consulter rapidement pour examen et évaluation.
Certains hommes, en particulier ceux qui ont une réduction sévère de la production de sperme, peuvent être à risque de déficit hormonal masculin. Cela peut les mettre à risque d'ostéoporose.
Il est important que tous les hommes soufrant d'infertilité masculine soient vus et examinés par un spécialiste.
IRIFIV s'engage à améliorer la santé des hommes en prenant en charge l'infertilité masculine et ses implications par des consultations avec nos andrologues réferents spécialisés.
Services
- Diagnostic de Fertilité
- Examens de Fertilité Femme
- Examens de Fertilité Homme
- Stimulation Ovarienne
- Insémination Intra-Utérine (IIU)
- Fécondation In Vitro (FIV)
- Cas Complexes en AMP
- Congélation Ovocytaire
- Congélation du Sperme
- Congélation d’Embryons
- ICSI (injection intra-cytoplasmique de spermatozoïdes)
- IMSI (Intracytoplasmic Morphologically Selected Sperm Injection)
- Prélèvement chirurgical de sperme
- Éclosion Assistée (Hatching)
- Le Scratching Endométrial
- Transfert d’Embryons
- Vitrification
- Rajeunissement Ovarien
- Infertilité Masculine
- Analyses Génétiques en Infertilité
- Tests avancés de fertilité : ERA, EMMA, ALICE et Microbiote Utérin
- Diagnostic Pré-Implantatoire PGT
- Drilling Ovarien
- Laparoscopie
- Myomectomie
- Reperméabilisation Tubaire
- Salpingectomie Pré-Fiv
- Andrologie Médicale
- Sexologie du Couple
- Soutien aux Patients
L'infertilité de cause masculine se réfère aux cas où l'échec de concevoir est due à un problème lié à l'homme, tels que les anomalies du sperme ou la dysfonction sexuelle.
L'infertilité n'est pas exclusivement un problème féminin. Les problèmes de fertilité masculine contribuent pour environ 30% des cas d'infertilité du couple.
Des études suggèrent que, environ la moitié de tous les cas d'infertilité du couple impliquent un élément d'infertilité masculine est une cause contributive, avec un facteur féminin, dans 20-30 pour cent des cas.
L'infertilité masculine peut avoir de nombreuses causes. Chez IRIFIV, nous travaillons en étroite collaboration avec l'urologue pour diagnostiquer et traiter tout problème médical pouvant affecter la fertilité de l'homme.
Les hommes produisent les spermatozoïdes dans leurs testicules, et ils sont stockés et transporté dans un système contrôlé par les hormones. Pendant l'éjaculation, les spermatozoïdes se mélangent avec le fluide séminal pour former le sperme, qui quitte le corps à travers le pénis. Si le sperme contient suffisamment de spermatozoïdes de qualité adéquate, il peut alors fertiliser l'ovule femelle qui peut être présent dans les trompes de Fallope de la femme, entraînant une grossesse.
Les conditions doivent être optimales, y compris les niveaux d'hormones, les gènes et les conditions environnementales, pour qu'un homme féconde une femme. Lorsque quelque chose va mal avec l'une des fonctions du système reproducteur masculin, l'infertilité masculine est confirmée.
Appareil reproducteur masculin & cheminement des spermatozoïdes

Ces anomalies peuvent concerner:
- le nombre des spermatozoïdes (oligozoospermie)
- mouvement ou motilité des spermatozoïdes (asthéno-zoospermie)
- apparence ou morphologie des spermatozoïdes (tératozoospermie)
Si l'une de ces conditions est présente le défaut set appelé simple, si deux sont présents le défaut est appelé double et si tous les trois sont présents le défaut est appelé triple (oligoasthenoteratozoospermie OAT).
Pour apprécier le degré de l'infertilité masculine (légère, modérée ou severe), une analyse de sperme doit être effectuée. Il peut être difficile de faire un diagnostic car la production de sperme est très variable sur une période de temps.
Valeurs normales des variables du sperme selon l'Organisation mondiale de la santé (OMS/2010) :
| Variables (WHO) | Valeurs Normales (OMS) |
|---|---|
| Volume | 2,0 ml ou plus |
| pH | 7,2 à 8,0 |
| Concentration des spermatozoïdes | 15 millions /ml ou plus |
| Nombre total de spermatozoïdes | 40 millions par éjaculat ou plus |
| Motilité | 50% ou plus à progression vers l'avant (catégories a et b) ou 25% ou plus à progression rapide (catégorie a) dans les 60 minutes après éjaculation |
| Morphologie | 4 % ou plus à formes normales |
| Vitalité | 75 % ou plus vivants |
Il est important d'analyser le sperme au moins deux fois et l'examen montre une anomalie, il doit être refait plus de deux fois. Il est important d'avoir au moins une analyse de sperme effectuée par un laboratoire spécialisé dans l'infertilité, un laboratoire de FIV en l'ocurrnce comme IRIFIV Center.
2. à‚ge masculin :
La fécondité des mâles diminue avec l'âge. Si la femelle a 35 ans ou plus et que le partenaire masculin a plus de 5 ans de plus que sa partenaire féminine, le couple est en moyenne 30 % moins susceptible de concevoir une grossesse que des couples moins âgés. Si c'est le cas, il est important de faire appel à une assistance médicale à la procreation assez rapidement.
3. Troubles testiculaires :
La production de sperme peut être réduite quand un homme a:
- Antécédents de mauvaise descente d'un ou des deux testicules
- eu une lésion testiculaire ou varices
- traitement antérieur du cancer du testicule, y compris la chimiothérapie
- antécédents familiaux d'infertilité masculine, mais aucune anomalie génétique identifiable
- anomalies génétiques, nombre anormal ou mauvaise disposition des chromosomes.
La raison génétique la plus courante de l'infertilité masculine est le syndrome de Klinefelter et les translocations équilibrées. Parfois les hommes ont des anomalies génétiques d'une partie du chromosome Y ou portent un gène pour une variante de la mucoviscidose.
Parfois, la production testiculaire de sperme peut être pauvre et inexpliquée. Il n'y a pas eu suffisamment de recherche sur les causes de l'infertilité des facteurs masculins et de nombreuses questions sur la cause de l'infertilité masculine restent sans réponse.
4.Troubles de l'hypophyse :
L'hypophyse, qui est une glande de la taille d'un pois à la base du cerveau, libère deux hormones qui contrôlent le sperme et la production d'hormones sexuelles. Ces deux hormones sont appelées hormone lutéinisante (LH) et folliculo-stimulante (FSH). La production de ces hormones peut être faible et les testicules ne reçoivent pas les bons signaux pour produire des hormones sexuelles et faire du sperme. Ces hormones peuvent être administrées par injections qui aident à la production de sperme dans les testicules. Après plusieurs mois d'injections, un homme peut alors être en mesure de concevoir un enfant par des rapports sexuels s'il n'y a pas de problèmes médicaux autres de son partenaire qui réduisent leur fertilité.
Rarement, l'hypophyse produit une quantité excessive de prolactine et cela arrête la production de sperme. En prenant un traitement adapté, la quantité de prolactine est réduite, ce qui permet la production de sperme.
Il est important que tous les hommes ayant un faible nombre de spermatozoïdes aient leur dosage de prolactine vérifié.
5. Les médicaments :
La cause médicamenteuse la plus fréquente de réduction du nombre de spermatozoïdes est l'administration de testostérone. La testostérone ou d'autres stéroïdes anabolisants sont parfois donnés si un homme se plaint de fatigue ou de performance sexuelle réduite. Parfois, ils sont pris de façon inappropriée pour augmenter la performance de l'exercice ou le développement musculaire. La testostérone réduit le nombre de spermatozoïdes et réduit la taille des testicules. Et il est parfois necessaire d'attendre plusieurs mois pour que les testicules reprennent leur fonction normale, a l'arrêt de traitement par testostérone.
Parfois, les hommes avec une maladie de l'hypophyse ou une maladie testiculaire et qui ont une déficience hormonale sont traités par testostérone et qui est appropriée pour leur bien-être et la santé des os, mais ces hommes doivent savoir que leur production de sperme sera encore réduite pendant qu'ils prennent de la testostérone.
D'autres thérapeutiques peuvent influencer la production de sperme: la marihuana, sulfasalazine (donné pour la maladie inflammatoire de l'intestin), médicaments anti-androgènes pour réduire la perte de cheveux, tels que le finastéride et aussi la chimiothérapie.
6. Les défauts de l'éjaculation et l'éjaculation rétrograde :
Les défauts de l'éjaculation sont rares. Cependant, les hommes avec une blessure à la colonne vertébrale ou du diabète ont généralement des difficultés à¡ éjaculer.
Parfois, le sperme peut être libéré dans la vessie pendant l'éjaculation. Cette condition est appelée éjaculation rétrograde. Les spermatozoïdes peuvent être prélevés dans l'urine sous certaines conditions appropriées (alcalinisants urinaires) et utilisés pour fertiliser les ovocytes prélevés chez la partenaire féminine.
7. Obstruction à l'écoulement du sperme :
L'obstruction à l'écoulement du sperme est traitable.
La cause la plus fréquente d'obstruction est quand un homme a eu une vasectomie. Ceci est traité par l'inversion de la vasectomie ou le prélèvement du sperme du testicule. Les anticorps du sperme peuvent constituer un problème et la FIV et l'ICSI sont souvent nécessaires.
Une autre cause d'obstruction est d'avoir deux gènes pour une variante de la mucoviscidose. Ceci est appelé absence congénitale du canal déférent. Le sperme est généralement disponible dans les testicules de taille normale et peut être récupéré chirurgicalement. La partenaire féminine devrait être testée pour vérifier si elle porte un gène de la mucoviscidose, car 1 personne sur 22 porte le gène et il y a un risque sur 4 qu'un bébé naisse avec la mucoviscidose si les deux parents sont porteurs du gène. Des tests génétiques préimplantatoires peuvent être proposés dans de tels cas.
8. Les varicocèles :
Une varicocèle se produit lorsqu'une veine du scrotum (le sac où se trouvent les testicules) se dilate. Cet aspect commun est très semblable à une veine variqueuse dans la jambe. Une varicocèle peut entraîner l'infertilité masculine parce qu'elle peut augmenter la température autour du testicule de un à deux degrés et peut potentiellement diminuer la qualité du sperme et sa production. Les mâles atteints de varicocèles ont souvent un pourcentage plus élevé de spermatozoïdes en forme de tête effilée.
Les varicocèles, qui sont habituellement indolores, sont causées par la presence de valvules trop souples dans les veines aboutissant à un reflux de sang dans le scrotum. Certains hommes atteints de varicocèles auront des douleurs intermittentes de leurs testicules, surtout lors d'une activité intense ou en restant debout pendant une longue période de temps.
La chirurgie est la principale méthode de traitement et aide environ 60 pour cent des hommes atteints d'une varicocèle. Une analyse de sperme est réalisée quelques mois après la chirurgie de réparation de varicocèle pour évaluer la qualité des spermatozoïdes nouvellement générés.
9. Facteurs liés au mode de vie :
Certains facteurs de style de vie peuvent participer à la production anormale de spermatozoïdes. Parmis ces facteurs, on citera notamment:
- Le tabagisme qui devrait être arrêté car il réduit de moitié le succès des cycles de FIV
- Les hommes obèses ont un nombre réduit de spermatozoïdes, un mauvais développement embryonnaire et un taux de fausse couches accru, il est donc important d'avoir un poids normal.
- La marihuana et la consommation excessive d'alcool (plus de 14 consommations standard par semaine) devraient être arrêtées.
- Conditions de travail.
Certains traitements sont proposés dans ces conditions:
- suppléments de zinc
- acide folique et multivitamines
- alimentation biologique.
L'éjaculation régulière, au moins deux à trois fois par semaine, est censée réduire la production de spermatozoïdes « âgés » ou endommagés et est donc recommandée pour les hommes qui tentent de concevoir une grossesse.
La première étape dans l'évaluation de l'infertilité masculine repose sur l'anamnese approfondie (antecedents notamment urologiques et de reproductions). Ensuite, subir un examen physique approfondi pour évaluer les organes pelviens (le pénis, les testicules, la prostate et le scrotum). Cependant, la pierre angulaire de l'infertilité masculine est l'analyse du sperme (pour évaluer la quantité et la qualité des spermatozoïdes).
En outre, d'autres tests spécifiques pour le diagnostic de l'infertilité masculine peuvent être demandés:
- Fragmentation de l'ADN (les dommages de l'ADN des spermatozoïdes, soit pendant la création ou la maturation. Ces dommages d'ADN de sperme sont également associés aux fausses couches spontanées).
- Échantillon d'urine post-éjaculatoire (une analyse d'urine post-éjaculatoire devrait être effectuée dans les cas où le volume d'éjaculation est inferieur a 1,0 ml, pour exclure l'éjaculation rétrograde. Il est par ailleurs important d'exclure une collecte incorrecte ou incomplète ou un intervalle d'abstinence trop court).
- Analyses sanguines pour évaluer les taux d'hormones (testostérone (T), folliculo-stimulante (FSH), luténizing hormone (LH), prolactine (PRL), l'hormone thyroïdo-stimulante (TSH) notamment).
- Test MAR (le test de réaction antiglobulinique mixte est utilisé pour diagnostiquer l'infertilité immunologique)
- Tests génétiques pour identifier les anomalies chromosomiques (microdélétions chromosomiques Y), les maladies génétiques (syndrome de Klinefelter) ou un certain nombre d'autres mutations génétiques possibles).
- Échographie scrotale (pour identifier la plupart des pathologies scrotales : varicocle, spermatocèle, absence de vases, induration épididyymale et masses testiculaires).
Une fois qu'une cause sous-jacente de problèmes de fertilité a été diagnostiquée — que la cause soit un facteur féminin, un facteur masculin ou combiné —, la prochaine étape consiste à planifier un traitement.
L'ensemble des tests et traitements sont effectués sur place dans notre laboratoire, ce qui accélère le diagnostic et le traitement dans la plupart des cas. Prenez contact avec notre coordinatrice dès aujourd'hui pour fixer votre rendez-vous.
Le traitement de l'infertilité masculine dépend de la cause de la maladie. Dans certains cas, votre médecin à IRIFIV Center peut d'abord recommander des changements de mode de vie pour améliorer votre nombre de spermatozoïdes ou la qualité. Il peut également recommander un traitement spécifique pour traiter les problèmes de santé sous-jacents qui causent votre infertilité.
Il existe de nombreuses options de traitement disponibles pour l'infertilité masculine:
1. Traitement médical :
- Antibiotiques pour traiter les infections des voies urogénitales
- Hormones dans les cas où le testicule ne reçoit pas assez de stimulation des hormones hypophysaires
2. Correction chirurgicale et solutions proposées par la procréation médicalement assistée:
- Chirurgie pour corriger l'azoospermie obstructive. Dans ce cas, les testicules produisent du sperme, mais ils ne sont pas trouvés dans l'éjaculat en raison d'une obstruction quelque part le long du chemin. La procédure chirurgicale identifie l'obstruction, puis la retire et reconnecte les segments.
- Une intervention chirurgicale peut être tentée afin de couper la zone obstruée et de rétablir la continuité entre les deux segments.
- Injection intracytoplasmique de spermatozoïdes (ICSI) : Ce traitement est préconisé dans les cas d'infertilité masculine sévère lorsque le mouvement anormal des spermatozoïdes et leur faible nombre rendent impossible une fécondation naturelle. À l'aide d'un échantillon du sperme du conjoint, l'embryologist injecte un seul sperme capturé à l'aide d'une aiguille de verre de diamètre microscopique dans chacun des ovocytes de son partenaire.
- Aspiration percutanée de spermatozoïdes épididymaires (PESA) : cette opération est effectuée en cas d'obstruction du canal déférent. La procédure consiste le plus souvent à passer une petite aiguille directement dans l'épididyme, il est parfois nécessaire de faire une petite incision dans l'épididyme. Le sperme est ensuite récupéré et les plus sains sont utilisés pour la microinjection FIV.
- Extraction de spermatozoïdes testiculaires (TESE) : cette technique est utilisée dans les cas où il y a une absence complète de sperme dans l'éjaculat ou l'épididyme et les testicules produisent encore du sperme.
- Insémination intrautérine avec le sperme du conjoint (IAC ou IIU).
- Fécondation in vitro avec le sperme du conjoint (FIV).
- Fécondation in vitro par injection intracytoplasmique de spermatozoïdes (ICSI).
Les hommes avec un nombre de spermatozoïdes réduit sont à risque accru de cancer des testicules et devraient faire examiner leurs testicules régulièrement. Si une bosse est trouvée, ils doivent consulter rapidement pour examen et évaluation.
Certains hommes, en particulier ceux qui ont une réduction sévère de la production de sperme, peuvent être à risque de déficit hormonal masculin. Cela peut les mettre à risque d'ostéoporose.
Il est important que tous les hommes soufrant d'infertilité masculine soient vus et examinés par un spécialiste.
IRIFIV s'engage à améliorer la santé des hommes en prenant en charge l'infertilité masculine et ses implications par des consultations avec nos andrologues réferents spécialisés.